Fizjoterapia po amputacjach
Amputacje - to odjęcie kończyny w celu
- Poprawy zdrowia
- Poprawienia funkcji
- Kosmetycznym (poprawa wyglądu)
Amputacje dzielimy na
1. Urazowe
2. Zaplanowane
Amputacje urazowe
- jest wtedy, gdy kończyna została zmiażdżona i nie ma szans na jej rekonstrukcję, przeprowadza się ją w wyniku ciężkich wypadków, urazów, zgorzeli, w stanach zagrożenia życia
- wykonuje się ją możliwie jak najbardziej obwodowo.
Amputacje planowane
- wykonywane na poziomach z wyboru
Metody amputacji
1. konwencjonalna tzw.mioplastyczna w skład której wchodzą : płatowa, gilotynowa
2. fizjologiczna
Amputacja konwencjonalna
- polega na prawidłowym obcięciu końcówki kostnej, tzn. kikut kostny musi być krótszy od kikuta mięśniowego
- szczyt kikuta kostnego jest zabezpieczony okostną
- ważne jest zabezpieczenie naczyń krwionośnych
- duże pnie naczyniowe kikuta są podszywane, małe – koagulowane
- należy właściwie zabezpieczyć zakończenia nerwów obwodowych: wyłapuje się nerw, wstrzykuje się ksylokainę, podwiązuje i obcina pod podwiązaniem
- sposób ten ogranicza bóle fantomowe oraz zapobiega tworzeniu się nerwiaków
- należy prawidłowo uformować masy mięśniowe kikuta, przecięte mięśnie zostają zszyte, tzn. antagonistyczne grupy mięśni zszywa się ze sobą pod pewnym napięciem włókien mięśniowych (15% napięcia mięśni)
- zszywa się je tak, aby pokryły szczyt kikuta
- blizna nie może być na szczycie kikuta ani na powierzchni oporowej (amputacja uda, powierzchnia przednia – blizna z tyłu, podudzie, powierzchnia przednia – blizna z tyłu)
- należy właściwie zabezpieczyć skórę, tzn. poszczególne warstwy skóry muszą być ze sobą zszyte (skóra właściwa do skóry właściwej itd.).
Amputacja fizjologiczna
Oprócz cech amputacji klasycznej stosuje się dodatkowo :
- przytwierdzenie antagonistycznych grup mięśniowych do końcówki kostnej
- zaprotezowanie kikuta jest na stole operacyjnym lejem gipsowym z unieruchomieniem stawu powyżej amputacji
- pierwsze protezy zakładane pacjentowi to są tymczasowe (lej gipsowy, bez stopy protezowej tzw.pylon)
- po uformowaniu się kikuta pacjent otrzymuje protezę ostateczną, najczęściej z lejem z tworzywa z odpowiednimi wkładkami
- proteza ostateczna musi mieć but protezowy i wypełnienie kosmetyczne
- wymogiem amputacji fizjologicznej jest prawidłowy zoperowany kikut
- celem rehabilitacji amputacji fizjologicznej jest stworzenie warunków do jak najlepszego wykorzystania możliwości biomechanicznych, przy małym wydatku energetycznym
Porównanie amputacji
|
KONWENCJONALNA |
FIZJOLOGICZNA |
|
- blizna przechodzi przez szczyt kikuta |
- wczesne zaprotezowanie (na stole operacyjnym) |
|
- brak plastyki mięśni , ogranicza możliwość kikuta - zszywano tylko powięzie i skórę |
- dobrze formowane są kikuty lub eliminuje konieczność kształtowania kikuta |
|
- dłuższa rehabilitacja |
- rehabilitacja bardziej efektywna |
|
- często pojawiające się przykurcze, trudności w uformowaniu kikuta |
- brak profilaktyki przeciw przykurczowej (pierwsza proteza) , nie daje niekorzystnych zmian morfologicznych i w kształcie kikuta |
|
- sygnalizuje się pacjenta o utracie kończyny |
- nie sygnalizuje się pacjenta o utracie kończyny |
|
- utrzymujący się ból |
- mniejszy ból |
|
- utrzymujący się obrzęk |
- mniejszy obrzęk |
|
- może dochodzić do opóźnienia gojenia się rany |
- nie dochodzi do opóźnienia gojenia się rany |
Kikut funkcjonalny to taki który
- może przenosić obciążenia osiowe i obciążenia na ścianach bocznych,
- ma właściwie ukształtowaną masę mięśniową, która nadaje mu właściwy kształt, umożliwia zachowanie sprężystości, jędrności. Właściwe ukształtowanie masy mięśniowej ułatwia zaprotezowanie,
- ma prawidłowe ukrwienie,
- ma prawidłowe unerwienie,
- przesuwalna i niebolesna skóra z blizną nie stwarzającą problemów czynności kikuta,
- pełen zakres ruchu w stawie powyżej poziomu amputacji,
- pełna siła mięśniowa mięśni sterujących kikutem
Poziomy amputacji kończyny dolnej
- amputacja palców – upośledza chód w fazie odbicia, nie protezuje się, a wypełnia wkładką obuwia,
- amputacja Lisfranck’a – międzystępem a śródstopiem, jest to amputacja przodostopia, nie protezuje się, a wypełnia wkładką obuwie, upośledza pracę obu stawów skokowych, konieczna rehabilitacja,
- amputacja Choparta – między kością skokową a kością łódkowatą, bocznie na linii stawu piętowo – sześciennego, rzadka, nie protezowana a wypełniana wkładką, zniesione odbicie, hamowanie jest ograniczone, konieczna rehabilitacja (utrzymanie zakresu ruchu w stawie skokowym i siły prostowników stopy),
- amputacja przez staw skokowy: amputacje na poziomie podudzia, nie stosuje się jej w rejonie końcówki podudzia ze względu na brak masy mięśniowej,
- mamy kikuty długie 1/3 -7 2/3 długości i krótkie do 1/3 długości,
- im kikut krótszy tym krótsza dźwignia dla mięśni uda, co ogranicza ich funkcję zwłaszcza mięśnia prostego uda,
- im krótszy kikut tym większa tendencja do przykurczu zgięciowego stawu kolanowego. Konieczne protezowanie:
- protezowanie według Syme’a – usuwana stopa wraz z kostkami kości podudzia, trudna do protezowania, bardzo dobra funkcjonalnie, brak przykurczy, można obciążać osiowo,
- protezowanie według Pirogowa – pozostawione są obie kostki podudzia, pomiędzy które włożona jest obrócona kość piętowa, łatwa do protezowania, można obciążać osiowo, mankament to częste zwichnięcia kości piętowej co stwarza konieczność śrubowania, częste problemy z ukrwieniem kości piętowej co łączy się z jej martwicą i koniecznością usunięcia.
Typy lejów
- PTS (prothese tibiale supracondylienne) – przednia krawędź leja sięga ponad rzepkę, a lej trzyma się dzięki przyparciu przedniej krawędzi w okolicy nadrzepkowej po wyprostowaniu kolana. Przeciwucisk daje krawędź tylna w okolicy dołu podkolanowego,
- KBM (kondylenbettung Münster) – modyfikacja PTB, podwyższone krawędzie boczne leja do okolicy nadkłaykciowej, zawieszenie za pomocą klina od przyśrodka,
- PTB (patellar tendon bearing) – okolica więzadła właściwego opiera się na występie powierzchni wewnętrznej przedniej ściany leja, tylna ściana przypiera kikut zapobiegając jego ślizganiu się, górna krawędź tylnej ściany leja powinna być na wysokości półki podpierającej.
- amputacje przez staw kolanowy, trudne do protezowania często wykonywane u dzieci, zwłaszcza wariant B, w którym usunięte jest podudzie, a pod kość udową położona jest rzepka ze względu na zachowanie chrząstki, jest to wariant , w którym dochodzi do niestabilności. W wariancie A usunięte jest podudzie i chrząstki kłykci kości udowej,
- amputacje na poziomie uda, nie stosuje się jej na poziomie ostatnich paru centymetrów uda ze względu na brak mięśni. Im kikut dłuższy tym bardziej funkcjonalny, im krótszy tym większa tendencja do przykurczy zgięciowo – odwiedzeniowo – rotacyjnie zewnętrznego, konieczne protezowanie, lej udowy może być kształtu czworokątnego lub trójkątnego, stosuje się leje pełnokontaktowe lub z półką siedzeniową pod guz kulszowy (ważne jest tu miejsce zwane trójkątem skarpy na przednio – bocznej części leja, który dociska kikut do półki siedzeniowej).
- Zawieszenie lejów udowych jest na : pasach biodrowych
Pasy biodrowe
a) śląski – pas przebiega poniżej grzebienia biodrowego strony zdrowej, zapina się około 5 cm poniżej górnej krawędzi przedniej ściany leja, boczne mocowanie pasa jest na bocznej ścianie protezy 0,5 cm wyżej i z tyłu krętarza,
b) kalifornijski – krótkie kikuty u dzieci i u otyłych, ma 2 podwieszenia skórzane, ukośne, zapobiegające skręcaniu się protezy i 1 pas elastyczny od tyłu zapobiegający zsuwaniu się protezy. o podciśnieniowe – w dolnej części leja umieszczony jest zawór powietrzny, pacjent wkłada kikut w lej przy otwartym zaworze wypychając z niego powietrze, lej jest pełnokontaktowy, po włożeniu kikuta otwór zamykamy.
Wyłuszczenie w stawie biodrowym
protezowanie wymaga stosowania kosza biodrowego oraz sztucznego stawu biodrowego i kolanowego.
Są to stawy jednoosiowe z możliwością blokady obu stawów, chodzi na zablokowanych.
Wyłuszczenie może być w postaci:
- całkowite usunięcie kości udowej, rzadziej
- pozostawienie szyjki i głowy kości udowej
Poziomy amputacji kończyny górnej
Amputacja ręki
- amputacja kciuka, staramy się go pozostawić jak najwięcej
- amputacja palców, przy kilku lub jednym nie protezujemy, jeżeli amputowane są palce II – V to protezujemy dla przeciwstawienia kciukowi
- amputacja wszystkich palców, zostawienie śródręcza, tylko u dzieci
- amputacja śródręcza, trudna do protezowania
Wyłuszczenie w stawie promieniowo - nadgarstkowym ręki z usunięciem obu wyrostków rylcowatych
zachowana supinacja i pronacja, protezowanie ręką protezową:
- kosmetyczną bez żadnych funkcji
- końcówki funkcjonalne, z możliwością chwytu (ruchomy kciuk lub ruchome palce)
Sterowanie tymi systemami jest różne:
- linki, zgięcie stawu łokciowego to chwyt
- tunelizacje – podłączenie do ścięgien
- sterowanie napięciem mięśni tzw. biokinematyczne
Nasadka funkcjonalna – ortoza, na przedramię zakładana jest nasadka z zestawem końcówek:
- kosmetyczna
- szczypce w różnych wariantach z siłą zacisku 2 x większą niż w końcówkach funkcjonalnych
- nóż
- młotek
- piła
Amputacje przedramienia
każdy cm ubytku to strata supinacji i pronacji
W około ¾ długości jest już 50% mniej tych ruchów, a przy ½ długości zupełny brak.
Protezowanie jest podobne jak przy stawie promieniowo – nadgarstkowym, jest lej i ręka protezowa (kosmetyczna, funkcjonalna, nasadka funkcjonalna).
Mogą być próby sztucznego stawu promieniowo – nadgarstkowego, zwłaszcza przy krótkich kikutach, gdzie nie ma supinacji i pronacji.
Sterowanie jest bardzo trudne.
Może się odbywać poprzez: wyłuszczenie w stawie łokciowym z zachowaniem chrząstki nasadowej zwłaszcza u dzieci.
- linek (4) ruch jest sterowany z barku, trudne do obsługi
- bokinematyczny z czujnikami w leju, drogi
Amputacje ramienia
stosowany jest sztuczny staw łokciowy zawiasowy i ręka protezowa
Rozróżniamy amputacje : wyłuszczenie w stawie ramiennym, często związane z amputacją łopatki, głównie jako następstwo nowotworów, protezowanie kosmetyczne
- długie, mają długą końcówkę kostną, są dobrą dźwignią dla ruchów w stawie ramiennym, jest to ok. ½ długości ramienia, co daje dobre zawieszenie dla leja i dużą masę mięśniową. Protezowanie jest korzystne. Ruch ramienia powoduje sterowanie ruchem protezy
- krótkie, długość kilka cm, jest złą dźwignią dla ruchów w stawie ramiennym, jest mała masa mięśniowa, proteza obejmuje staw barkowy, sterowanie poprzez ruch w stawie obojczykowo – barkowym lub ruch łopatki, a często nawet z drugiego barku
Po operacyjne zmiany fizykalne i patologiczne
Wczesne powikłania
nieodpowiednia technika chirurgiczna powoduje:
- obumarcie miażdżonych tkanek
- nadmiar pozostawionych szwów
- przedłużony wysięk
- zbyt napięte szwy mogą przerwać mięśnie
- przykurcze
- protruzja kości w wyniku obumarcia zbyt krótkich płatów skórnych nad kikutem
- krwotok do tkanek rany amputacyjnej
- utrata krwi
- krwiak
- martwica mięśni
- zakażenia
inne, tendencje do ustawienia:
- kikut uda ustawia się w : odwiedzeniu i zgięciu w st.biodrowym
- kikut podudzia ustawia się w : zgięciu
- kikut ramienia ustawia się w : odwiedzeniu , zgięciu i rotacji wewnętrznej
Późne powikłania
proteza , przewlekłe drażnienie, długi ucisk, tarcie
- zgrubienie skóry
- tworzenie modzeli
- rogowacenie
- cysty łojowe
- torbiele skórzaste
- zapalenia skóry
- owrzodzenia
- wytworzenie fałdów skórnych pod wpływem sił rozciągania
- zanik mięśni
- zanik tk.tłuszczowej
- sinica
- zastój żylny
- tworzenie nerwiaków
- zrzeszotnienie kości
- ostrogi
Rehabilitacja
zależy od:
- wysokości
- rodzaju amputacji
- rodzaj protezy
- ogólny stan pacjenta
Rehabilitacja pacjentów po amputacji urazowej dzieli się na II okresy : do zaprotezowania, po zaprotezowaniu.
Rehabilitacja pacjentów po amputacji zaplanowanej dzieli się na II okresy : przed i po amputacji – drugi okres dzieli się jeszcze na dwa etapy : do zaprotezowania, po zaprotezowaniu.
Kinezyterapia
Po amputacji urazowej. Rozpoczyna się 2-3 dzień po zabiegu w skład jej wchodzi :
|
kinezyterapia miejscowa |
kinezyterapia ogólna : |
|
|
W 4-6 dni po amputacji, niezależnie od poziomu odjęcia wprowadza się ćw.czynne wolne, a po dwóch tygodniach ćwiczenia z oporem.
Główną uwagę zwraca się na prostowniki stawu kolanowego ( m.czworogłowy uda) a przy amputacjach udowych na m.przywodziciele i prostowniki stawu biodrowego.
6 dni po zabiegu wprowadza się ćwiczenia w formie bloczkowo-ciężarkowej.
Ćwiczenia prowadzi się według metodyki ćw.izotonicznych treningu Lorme’a i Watkinsa oraz izometrycznych krótkich.
I) okres do zaprotezowania
Cel : wypracowanie odpowiedniego kikuta i poprawa ogólnej sprawności
- kształtowanie kikuta (bandażowanie, pozycje ułożeniowe, utrzymanie pełnego zakresu ruchomości)
FORMOWANIE KIKUTA
- dążymy do uformowania walca
- właściwy kształt uzyskujemy najlepiej bandażem elastycznym poprzez kłos wstępujący z obandażowaniem stawu wyżej leżącego, bandażujemy ściśle przy nasadzie stopniowo rozluźniając im wyżej
- formujemy masę mięśniową poprzez napięcia mięśni do zagojenia rany a po zagojeniu ćwiczenia czynne wolne i czynne oporowe
TERAPIA PRZECIWPRZYKURCZENIOWA
- do zagojenia rany pooperacyjnej stosujemy pozycje przeciw przykurczeniowe:
- amputacja podudzia – leżenie tyłem
- amputacja uda – leżenie na brzuchu lub leżenie na boku po stronie amputowanej, nie wykonujemy rotacji zewnętrznej przy przekręcaniu się, a leżenie tyłem jest z woreczkiem na kikucie
- po zagojeniu rany pooperacyjnej ćwiczymy mięśnie antagonistyczne do przykurczonych np. przy amputacji podudzia – mięsień czworogłowy uda i wybiórczo mięśnie pośladkowe, amputacja uda – mięśnie prostowniki, przywodziciele stawu biodrowego i rotatory wewnętrzne
Zaczynamy od ćwiczeń czynnych wolnych i stopniowo przechodzimy do ćwiczeń oporowych. Jeżeli mamy za mały zakres ruchu w stawie rozpoczynamy ćwiczenia redresyjne – najpierw ręczne, a w dalszym etapie korzystniejsze są wyciągi redresyjne (gdy zaczyna boleć stosujemy masaż, ale nie zdejmujemy wyciągu bo ból oznacza jego działanie). Wskazane jest stosowanie zabiegów cieplnych.
- hartowanie kikuta (po wygojeniu rany 10-14 dzień, szczotkowanie, oklepywanie, nacisk , hydrotermiczne – naprzemienne kąpiele, stosowanie protez tymczasowych)
- ćwiczenia ( 2-3 doba, oporowe zdrowych odcinków, po 3 tyg.ćwiczenia ze sprzętem, czucia powierzchniowego, głębokiego, ćwiczenia równoważne, oporowe, basen)
- kształtowanie ogólnej sprawności (kondycja, korekcja)
- kształtowanie poprawnej postawy
II) okres po zaprotezowaniu
Cel : posługiwanie się protezą, samoobsługa, nauka chodu
POZYCJE UŁOŻENIOWE
(więcej w Milanowska – Podstawy rehabilitacji ruchowej…)
Amputacja na poziomie goleni
1. pozycja leżenie tyłem. Z kd amputowaną wyprostowaną w stawie kolanowym.
W 3 dni po zabiegu obciążenie przedniej powierzchni stawu kolanowego (rzepka).
2. pozycja leżenie tyłem. Z kd amputowaną uniesioną w górę w skos (w pł.strzałkowej) oparta kikutem na miękkim podłożu. Stabilizacja stawu kolanowego w wyproście podwieszką taśmową do łóżka.
3. pozycja leżenie tyłem Z kd amputowaną wysuniętą poza podłoże do połowy uda , szczyt kikuta dolną powierzchnią oparty na podwieszce zamocowanej linką na „bałkanie”. Obciążenie przedniej powierzchni stawu kolanowego workiem z piaskiem (ten zabieg może być stosowany dopiero kilka dni (5-6) po operacji ze względu na ból – nosi cechy wyciągu redresyjnego).
4. pozycja leżenie przodem Kikut wysunięty poza podłoże. Na tylnej powierzchni kikuta podwieszka taśmowa z przymocowanym ciężarem worek z odważnikiem działającym w dół w kierunku wyprostu, udo ustabilizowane podwieszką taśmową do łóżka (forma wyciągu redresyjnego – może być stosowana po zagojeniu się rany i w przypadku utrwalonego ograniczenia ruchu wyprostu).
Amputacja na poziomie uda
1. pozycja leżenia tyłem. Pod plecami, do okolicy krętarzy większych podłożony dodatkowy materac – ta pozycja może być stosowana w pierwszych dniach.
2. pozycja leżenia przodem. Kkd złączone w przywiedzeniu szeroką taśmową podwieszką zapobiega się tendencjom odwiedzeniowym. Na okolice pośladkową zakłada się ciężar (worek z piaskiem) , który nie pozwala na zgięcie stawów biodrowych – pozycja tą stosujemy w 5-6 dobie po zabiegu.
3. pozycja leżenia przodem. Stabilizacja miednicy do łóżka szeroką podwieszką taśmową, podwieszka łącząca kikut ze zdrową kończyną ( bądź 2 kikuty przy amputacjach obustronnych) zawieszona na „bałkanie” nad stawami biodrowymi, stwarza możliwość umieszczenia obu kd ku górze (stawy biodrowe w przeproście) – stosować ten rodzaj wyciągu 10-14 dni po zabiegu i później.
4. wyciąg Degi. Stosuje się w przypadku utrwalonych ograniczeń ruchu w stawach biodrowych.
I) okres
Po amputacji fizjologicznej
- -zaopatrzenie w protezę tymczasową (na stole operacyjnym)
- -eliminuje konieczność kształtowania kikuta i postępowanie przeciwprzykurczowe
- -prowadzenie ćwiczeń ogólnych i synergistycznych (kontralateralnych) 10-14 dni po operacji
II) okres
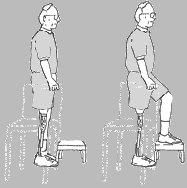
- hartowanie kikuta i pionizacja na 2 dzień po zabiegu
HARTOWANIE KIKUTA
- uważamy w I fazie na stan blizny, delikatnie oklepujemy kikut w 7 dniu przy nasadzie kikuta
- po zagojeniu blizny operacyjnej intensywnie masujemy kikut (rozcieranie, ugniatanie, oklepywanie)
- możemy też hartować hydrotermicznie poprzez naprzemienne zanurzanie kikuta w zimnej i ciepłej wodzie stopniowo zwiększając amplitudę temperatury wody; 30 sek. po 25 razy
- hartujemy też przez obciążanie osiowe najpierw na miękkie podłoże i na krótko, a pod koniec na twarde i na dłużej, nie stosujemy poduszki
1) 10% masy ciała – szczyt kikuta
2) Po 4-5tyg.chory sam utrzymuje na twardym
LOKOMOCJA PO AMPUTACJI
- jak najszybciej pionizacja
- polecamy markowanie ruchu chodzenia kikutem zwłaszcza przy amputacjach podudzia
- przy amputacjach obustronnych pionizacja jest niemożliwa, wskazane jest stosowanie środków wczesnego protezowania. Są to protezy pneumatyczne przy amputacji podudzi zaś przy amputacji udowej stosuje się protezy termoplastyczne (na kikut zakłada się skarpetę i ze skarpetą wkładamy kikut do leja z tworzywa, podgrzewamy suszarką do włosów i dostosowujemy lej idealnie do aktualnego kształtu kikuta).
NAUKA CHODZENIA PO AMPUTACJI
- zaczynamy od nauczenia pacjenta posługiwania się protezą, jak ma dbać o nią i o kikut (przed chodzeniem kikut umyty, idealnie wysuszony, należy codziennie prać skarpety, które obowiązkowo zakładamy na kikut, prawidłowo zakładać protezę). Lej protezy zakładamy zawsze w pozycji pośredniej dla stawu nad amputacją (amputacja uda – stojąc lub leżąc a pas biodrowy zapinamy w pozycji leżącej, amputacja podudzia – ugięcie kolana)
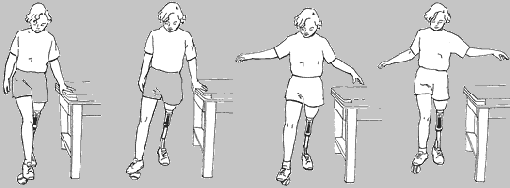
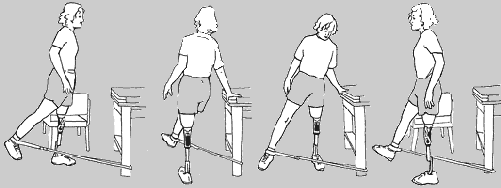
- kolejny etap to pionizacja w barierkach, każdorazowo sprawdzamy prawidłowość założenia protezy
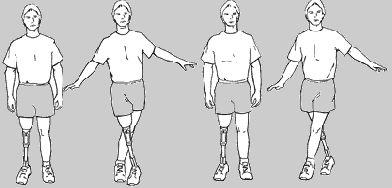
- nauka przenoszenia ciężaru ciała na protezę, stosujemy ćwiczenia równoważne, balansujemy ciałem, uczymy też sterowania protezą w chodzie
nauka chodzenia w barierkach, zaczynamy od prawidłowego stereotypu chodu, najczęściej jest to początkowo chód 4–taktowy koniecznie naprzemienny potem dwutaktowy, nie może być trójtaktowy. Przy amputacji uda rozpoczynamy od kroku zdrową nogą bo to warunkuje długość kroku, przy tej amputacji jest problem z wyprostem. Zwracamy uwagę na równy krok, równy czas obciążania, chód naprzemienny, korygujemy postawę ciała;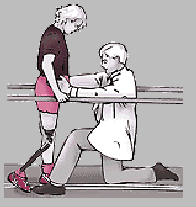
BŁĘDY POPEŁNIANE W TRAKCIE NAUKI CHODZENIA PO AMPUTACJI
- zginanie zdrowej kończyny (w przypadku jednostronnej amputacji uda) w stawie kolanowym i biodrowym z jednoczesnym ugięciem stawu biodrowego kończyny amputowanej
- powoduje to obniżenie środka ciężkości – skutkiem tego po amputacji pacjent chodzi krokiem dostawnym ( dostawia zdrową kończynę do chorej )
- chodzenie przy pomocy balkonika chodem naprzemiennym
- nauka chodzenia o kulach chodem 4 taktowym dążąc do chodu fizjologicznego
- nauka chodzenia po schodach, wchodzenie kończyną zdrową, schodzenie kończyną chorą. Przy obustronnej amputacji pacjent schodzi silniejszą kończyną, zaś przy obu słabych wystawia pierwszą nogę po stronie przeciwnej do barierki, można kierować się silniejsza ręką, która jest od strony barierki. Asekuracja pacjenta jest z dołu i lekko z boku, terapeuta trzyma się barierki, pacjenta sam nosi swoje kule
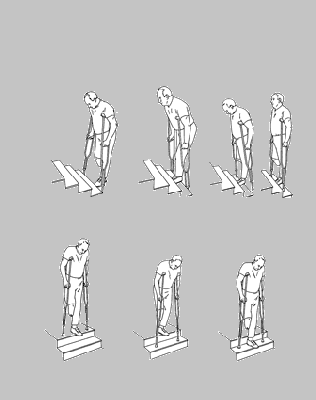
- nauka chodzenia po zmiennym podłożu, przeważnie w terenie, w niektórych ośrodkach są tory przeszkód. Dodatkowo prowadzimy ćwiczenia ogólno-kondycyjne na atlasie, ćwiczenia bloczkowo-ciężarkowe, ćwiczenia w wodzie, jeżeli amputacja jest obustronna konieczna obecność terapeuty obok niego;
- nauka padania prowadzona z pacjentem o idealnym zdrowiu zwłaszcza przy bardzo dobrym kośćcu.
Nauka prowadzona na materacu;
- nauka wstawania prowadzona z każdym pacjentem w kolejności: zbiera kule - sprawdza protezę, ewentualnie ponownie ją zakłada - przy obustronnej amputacji musi się do czegoś doczołgać na czym się podeprze.
INNE FORMY ĆWICZEŃ
- ćwiczenia czucia powierzchniowego i głębokiego
- przy obustronnych amputacjach nauka jazdy na wózku inwalidzkim
Kierunki usprawniania przy amputacji kończyn górnych
- rehabilitacja ukierunkowana na funkcjonalność
- rozciąganie blizny (hydromasaże, okłady parafinowe)
- hartowanie kikuta i przygotowanie do zaprotezowania. Brak obciążania osiowego
- formowanie masy mięśniowej
- w amputacji ręki głównie ćwiczenia zginaczy np.ściskanie piłeczki
- poprawienie ruchomości barku i łopatki zwłaszcza przy amputacjach ramienia
- korekcja postawy
- nauka sterowania protezą
Inne metody terapii po amputacji
Faza I ( do czasu zagojenia rany)
- zapobieganie komplikacjom : odleżyny, przykurcze ( w zgięciu, odwiedzeniu, rotacji wewnętrznej) zapalenie płuc, zakrzepy poprzez odpowiednie ułożenie pacjenta i stosowanie pełnego zakresu ruchu
- zmniejszenie bólu : poprzez j.w
- metoda Cyriax
- metoda Alexandra (usuwanie napięć fizycznych, psychicznych poprzez stosowanie ćwiczeń czynnych, świadomości ,koncentracji, wibracje, ucisk, ćwiczenia bierne)
- terapia rozluźniająca wg.Schaarschuch-Haase (poprzez stosowanie technik unoszenia, pozycje wyprostne, odpowiednie chwyty pacjent ma za zadanie koncentrować się na stanie napięcia mięśni, przestrzeniach ciała, ruchach podczas oddychania)
- poprawa zakresu ruchomości : poprzez techniki mobilizacyjne (hamowanie, poizometryczna relaksacja
- poprawa siły mięśni tułowia : poprzez prace mięśni izometryczną, izotoniczną
- dodatkowe metody :
- metoda Brunkowa
- metoda PNF – chopping, lifting, technika dynamicznego, agonistycznego zwrotu
Faza II ( po zagojeniu rany )
- zabiegi stosowane w celu poprawy blizny : ruchy okrężne na brzegach blizny , rozciąganie wzdłuż blizny, stosowanie maści
- harowanie kikuta poprzez :
- zmniejszenie bólu fantomowego poprzez : stosowanie TENS, statyczne ruchy mięśni obu kończyn, masaż zdrowej kończyny
- poprawa siły mięśniowej : PNF kikuta, bridging
- reedukacja chodu : PNF – wzorzec ruchowy łopatki, miednicy, chód 3-punktowy z pomocą, nauka stabilizacji w pozycji stojącej
- nauka ruchów wykonywanych w życiu codziennym : nauka przyjmowania prawidłowej postawy, nauka wstawania po upadku, nauka siadania, wstawania
Faza III ( zabiegi z protezą )
- gdy amputacja dotyczyła kd nauka kontrolowania przemieszczania ciężaru ciała, obciążenia (np. PNF , balansowanie) , ćwiczenia równoważne, nauka chodu bokiem (najpierw w stronę protezy), nauka chodu po schodach (chód naprzemienny jest bardzo trudny , często niemożliwy), noszenie przedmiotów (po stronie protezy), nauka siadania i wstawania (zdrowa noga znajduje się z tyłu), podnoszenie przedmiotów (nogę z protezą wysunąć do tyłu)
- gdy amputacja dotyczyła kg nauka czynności manualnych.
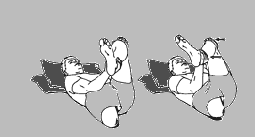
Stretching m.gruszkowatego
2.
Pompowanie stopą
3.
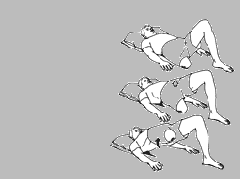
Rotacja miednicy
4.
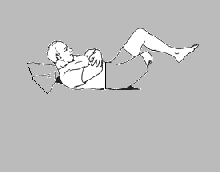
Ćwiczenie mięśni brzucha
5.
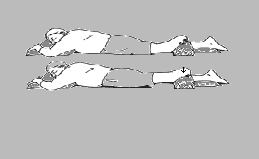
Wyprost w stawie kolanowym
6.
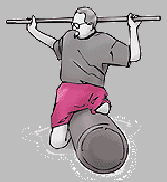
Ćwiczenie równoważne
Stretching
8.
9.
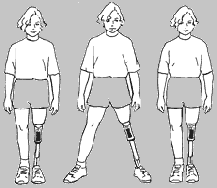
Odwodzenie/przywodzenie
10.
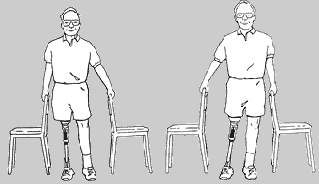
Przenoszenie ciężaru ciała w tył/przód
11.
12.
13.
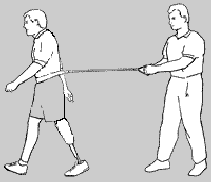
Ćwiczenie z oporem
14.
 15.
15. 
16.
 17.
17.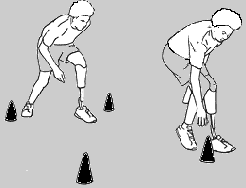
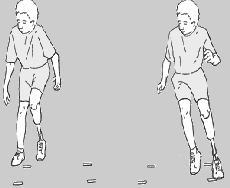
Tory Przeszkód
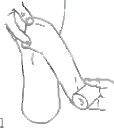
 3
3 4
4
Bandażowanie
1.Opaskę elastyczną prowadzi się od przodu do tyłu wzdłuż osi długiej kikuta.
2.Potem okrężnie tak , aby przytrzymać część bandaża złożonego wcześnie podłużnie.
3.Skośne prowadzenie opaski zabezpiecza przed zsuwaniem się jej, a kikutowi nadaje kształt.
4. W przypadku amputacji powyżej kolana, przechodzi się ósemkami na miednicę, W przypadku amputacji poniżej kolana przechodzi się ósemkami nad udo, pozostawia się część tylną kolana wolną, aby nie było ucisku na dół podkolanowy. (więcej o bandażowaniu Vitali M. i wsp.: Amputacje i protezowanie)
Bibliografia :
Dega -Ortopedia i rehabilitacja.
Kloster B.Ebelt-Paprotny G.:Poradnik fizjoterapeuty.Ossolineum.
Nowotny J.:Zarys rehabilitacji w dysfunkcjach narządu ruchu.
Zembaty i Waiss – Fizjoterapia
Vitali M. i wsp.: Amputacje i protezowanie
Milanowska – Podstawy rehabilitacji ruchowej w dysfunkcjach narządu ruchu
http://www.amputee-coalition.org/inmotion/may_jun_01/exercise.html
http://www.amputee.com/table.php
http://www.behavmedfoundation.org/pdf/amputeeguide.pdf
http://members.tripod.com/~rehabindy0/new-amputee.html
http://www.advancedrehabtherapy.com/thered/
Visual Heath Information
Opracowanie: E.Nowak

