Fizjoterapia po udarze mózgu
Udar = (łac. apoplexia cerebri, insultus cerebriang, cerebro-vasculari accident – CVA,ang.stroke)
Incydent naczyniowy spowodowany zakłóceniem dopływu krwi do mózgu w wyniku :
- zablokowania
- pęknięcia tętnicy zaopatrującej mózg w krew.
Termin ten używa się dla określenia ostrych i nieodwracalnych (lecz nie nieuleczalnych),neurologicznych objawów choroby naczyń mózgowych,która powoduje przerwanie dopływu krwi do mózgu.
„Gwałtowne wystąpienie objawów ogniskowego lub ogólnego zaburzenia czynności mózgu trwające ponad 24h albo powodującego zgon przy braku innych,wyraźnych przyczyn niż pochodzenia naczyniowego.” – Światowa Organizacja Zdrowia
Rodzaje udarów :
1) Niedokrwienny udar = ISCHEMIC STROKE
- Zakrzepowy = THROMBOTIC
- Zatorowy = EMBOLIC
- Ogólnoustrojowy = „WATERSHED” , SYSTEMIC HYPOPERFUSION
- Żylny zakrzepowy = VENOUS THROMBOSIS
2) Krwotoczny udar = HEMORRHAGIC STROKE
- Śródmózgowy = INTERCEREBRAL
- Podpajęczynówkowy = SUBARACHNOID NIEDOKRWIENNY – ischemic stroke,zawał mózgu
- Udar niedokrwienny mózgu - udar spowodowany gwałtownym zatrzymaniem dopływu krwi do mózgu.
NIEDOKRWIENNY UDAR MÓZGU - ischemic stroke
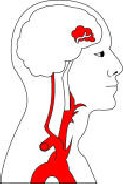
Może być wynikiem niedrożności tętnicy zaopatrującej lub niewystarczającym przepływem krwi przez dany obszar mózgu.
Do zamknięcia tętnicy może doprowadzić zakrzep powstały w miejscu niedrożności lub materiał zatorowy, który przemieścił się do naczynia mózgowego.
Zakrzepica – jest blokadą tętnicy mózgowej,wywołaną stałym skrzepem krwi bądź skrzepliną tworzącą się w układzie naczyń krwionośnych
Zator – blokada wywołana oderwanym fragmentem skrzepliny (lub innej substancji ) powstałym gdzieś indziej i transportowanym przez krew do mózgu.
np.zakrzepowo-zatorowe, tłuszczowe, gazowe, nowotworowe, blaszki miażdżycowe
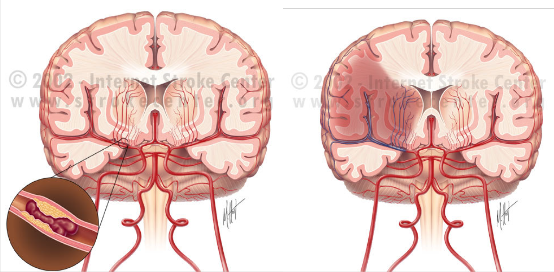
BLOKADA TĘTNICY OBRZĘK KORY
Przyczyny :
- choroby serca : wady zastawek, ostry zawał serca, zaburzenia rytmu serca=zator kardiogenny
- zmiany miażdżycowe = zator wewnątrztętniczy
- przedostania się materiału zatorowego z układu żylnego = zator paradoksalny
- nagłe spadki ciśnienia
- zaburzenia krzepnięcia
- choroby krwi
- zmiany zapalne naczyń
- uszkodzenie ściany tętnic (rozwarstwienie): pourazowe lub samoistne
- zakrzep zatok żylnych mózgu i żył mózgowych
Ze względu na przebieg kliniczny niedokrwienia mózgu (czas trwania objawów) wyróżniono :
- Przejściowy atak niedokrwienny (ang. TIA, Transient Ischemic Attack) - objawy ogniskowych lub uogólnionych zaburzeń czynności mózgu trwające poniżej 24 godzin.
- Udar niedokrwienny z objawami odwracalnymi (ang. RIND, Reversible Ischemic Neurological Deficit) - objawy zaburzeń czynności mózgu trwające powyżej 24 godzin, wycofujące się przed upływem 21 dni.
- Dokonany udar niedokrwienny - objawy trwałego zaburzenia funkcji mózgu.
- Udar postępujący - narastające objawy zaburzeń funkcji mózgu spowodowane przyczynami naczyniowymi.
Objawy udaru niedokrwiennego :
- wkrótce po wstawaniu z łóżka, czasem chory budzi się z niedowładem lub paraliżem
- przytomność zachowana
- osłabienie lub zniesienie czucia po stronie ciała zgodnej z miejscem zawału
- brak odczuwania bólu
- w przypadku zakrzepu - brak drgawek
- w przypadku zatoru - nagłe drgawki
KRWOTOCZNY UDAR MÓZGU – hemorrhagic stroke
Udar krwotoczny mózgu, czyli krwotok mózgowy - spowodowany przedostaniem się krwi poza naczynie mózgowe.
W konsekwencji doprowadza do niszczenia tkanki przez wynaczynioną krew.
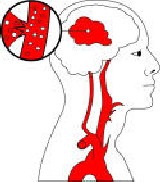
Stanowi ok. 15-20% wszystkich udarów.
Najczęstszą przyczyną jest nadciśnienie tętnicze.
Przebieg krwotoku może być :
- ostry
- podostry
- przewlekły
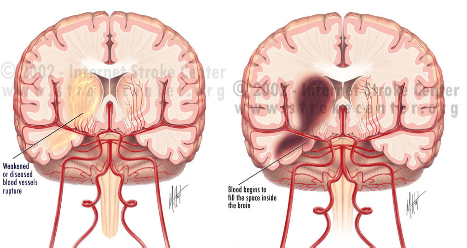 ZERWANIE OSŁABIONYCH LUB OBRZĘK CHORYCH NACZYŃ
ZERWANIE OSŁABIONYCH LUB OBRZĘK CHORYCH NACZYŃ
Przyczyny :
- nadciśnienie
- pęknięcie drobnych naczyń tętniczych
- malformacje naczyniowe – tętniaki,naczyniaki
- skazy krwotoczne
- przerzuty nowotworowe – czerniaki,rak nadnerczy
- angiopatia skrobiawicza
Typy :
- śródmózgowy
- podpajęczynówkowy
Objawy :
- nagły, bardzo silny ból głowy
- utrata przytomności
- niedowład lub paraliż po stronie przeciwnej do uszkodzonej pólkuli mózgu
- osłabienie lub zniesienie czucia po jednej stronie ciała,
- zaburzenia mowy
- zaburzenia widzenia
KRWOTOK PODPAJĘCZYNÓWKOWY - subarachnoid hemorrhage
Krwotok podpajęczynówkowy (podpajęczy) - krwotok do przestrzeni płynowych otaczjących mózg.
Spowodowany nagłym pęknięciem tętniaka.
Przyczyny :
- naczyniak tętniczo-żylny
- pierwotne krwotoki mózgowe z wtórym przebiciem do przestrzeni płynowych
- choroby krwi
- guzy mózgu
- ukrwotocznione zawały mózgu
- zakrzepy żył i zatok żylnych mózgu
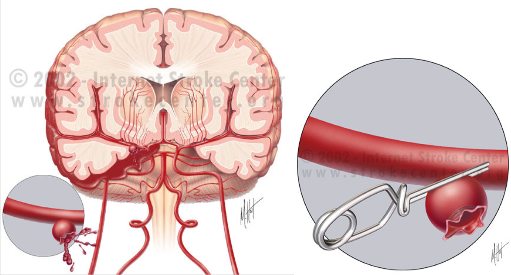
TĘTNIAK LECZENIE OPERACYJNE
Objawy :
- zespół wzmożenia ciśnienia śródczaszkowego
- oponowe
- ogniskowe
- ból głowy zlokalizowany w okolicy karku lub czoła
- wybroczyny krwi lub tarcze zastoinowe na dnie oczu
- spowolnienie psychoruchowe
- nudności
- wymioty
- uogólniony padaczkowy napad drgawkowy z utratą przytomności
Postępowanie lekarskie w przypadku udaru mózgu :
- monitorowanie podstawowych funkcji życiowych (oddech, tętno, ciśnienie tętnicze, temperatura ciała) - ciągłe (kardiomonitor) lub pomiar przynajmniej co 2-3 godziny
- ocena neurologiczna, szczególnie uwzględniająca: stan świadomości, nasilenie niedowładu, obecność zaburzeń mowy i połykania oraz zaburzeń zwieraczy
- wykonanie badań diagnostycznych
- tomografia komputerowa głowy
- podstawowe badania biochemiczne: jonogram, mocznik, glukoza, cholesterol
- podstawowe badania hematologiczne: morfologia, układ krzepnięcia
- gazometria krwi tętniczej lub pulsoksymetria
- EKG
- badanie doplerowskie tętnic zewnątrz- i wewnątrzczaszkowych
- mocz: badanie ogólne
- echokardiografia serca (w razie podejrzenia etiologii sercowo-zatorowej udaru)
- echokardiografia przezprzełykowa (w razie podejrzenia zakrzepu w lewym przedsionku)
- 24 godzinne badanie holterowskie (w razie podejrzenia zaburzeń rytmu serca)
- arteriografia (w celu potwierdzenia rozpoznania rozwarstwienia tętnicy szyjnej, zapalenia naczyń)
Skutki udaru mózgu :
- utrata prawidłowego napięcia mięśniowego
- nietrzymanie moczu,kału
- zaburzenia czucia
- trudności w przełykaniu = DYSFAGIA
- upośledzenie mowy = DYSARTIA
- zaburzenie utrzymania równowagii i koordynacji (drżenie) = ATAKSJA
- wykonywanie zbyt obszernych ruchów,niedostosowanych do obiektu = DYSMETRIA
- niemożność wykonania celowego ruchu = DYSPRAKSJA
- niemożność wypowiedzenia się za pomocą mowy= DYSFAZJA EKSPRESYJNA}afazja ruchowa
- niemożność rozumienia wypowiadanych wyrazów = DYSFAZJA RECEPCYJNA}afazja czuciowa
- niemożność rozpoznawania znajomych przedmiotów = AGNOZJA
- agnozja wizualno-percepcyjna
- agnozja wizualno-przestrzenna
- agnozja wizualno-konstrukcyjna
- agnozja dotykowa (astereognozja)
- agnozja słuchowa
- uporczywe powtarzanie tej samej odpowiedzi = PERSEWERACJA
- ignorowanie chorej strony oraz pobliskiej przestrzeni=ZESPÓŁ ZANIEDBYWANIA POŁOWICZEGO (z.z.p)
Sylwetka udarowca :
Typowy wzór skurczowy w spastyczności
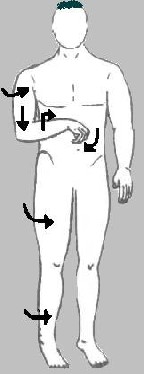
Bark – skierowany do tyłu i w dół (retrakcja, depresja)
Ramię – skierowane do wewnątrz i w przywiedzeniu
Łokieć – zgięty
Przedramię – skierowane do wewnątrz Ręka – zaciśnięta w pięść , opadająca
Miednica – skierowana do tyłu
Biodro – wyprostowane
Udo – skierowane do wewnątrz
Kolano i staw skokowy – wyprostowane
Stopa – zgięta ku dołowi, opadająca , odwrócona do wewnątrz
Boczne zgięcie tułowia
Rehabilitacja po udarze mózgu
W procesie rehabilitacyjnym wyróżnia się 3 okresy, których czas trwania jest zmienny.
|
Okres profilaktyki funkcjonalnej,rehabilitacja szpitalna |
1-14-21 dni |
|
Okres rehabilitacji funkcjonalnej |
Od 2-3 tyg.do 12-24 mies. |
|
Okres adaptacji, rehabilitacja środowiskowa |
Od 12-24 mies.do 2-5 lat |
Inny podział zwiazany jest z okresami udaru.
|
Okres wiotkości |
Do 3 tygodni |
|
Okres spastyczności |
6-12 miesięcy (do roku) |
|
Okres względnego wyzdrowienia |
Od roku do końca życia |
Etapy programu leczenia po udarze mózgu
1. Pozycje ułożeniowe
2. Ćwiczenia bierne
3. Ćwiczenia wspomagane
4. Ćwiczenia czynne
5. Ćwiczenia oporowe
6. Pionizacja
7. Reedukacja chodu
8. Nauka czynności dnia codziennego
9. Rehabilitacja ręki
Cele rehabilitacji
- zapobieganie przykurczom,zesztywnieniom,odleżynom,powikłaniom układowym,nieprawidłowym wzorcom ruchowym
- kształtowanie pamięci ruchowej
- odzyskiwanie sparwności funkcjonalnej
- nauka chorego , aby nie starał się niepotrzebnie i w sposób szkodliwy dla zdrowia kompensować niepełnosprawność przy pomocy zdrowej częsci ciała
- usamodzielnienie pajenta
1) Pozycje ułożeniowe - opisany w innym pliku, zmiana pozycji co 30 minut.
2) Ćwiczenia w pozycji leżącej
- nauka obracania na boki (rotacja tułowia)
- nauka siadu płaskiego
- nauka siadania ze spuszczonymi nogami na dwie strony
- rozciąganie,wydłużanie tułowia po stronie porażonej
- unoszenie miednicy ( bez i z rękami splecionymi nad głową)
- rozsuwanie i łączenie kolan ( z opuszczoną i uniesioną miednicą)
- napinanie m.czworogłowego uda (przy wyprostowanej nodze i stopie zgiętej grzbietowo)
- nauka sięgania kończyny (ponad głowę,wzdłuż ciała,w stronę zdrowej kończyny)
- unoszenie,utrzymywanie,tapping ramienia
3) Ćwiczenia bierne
- Odzyskiwanie kontroli ruchu powinno przebiegać w kierunku od części bliższych do dalszych.
- Dlatego należy ustalić najpierw kontrolę ruchów górnej części tułowia i barku oraz dolnych
- partii tułowia i biodra.
- Istotny : kontakt wzrokowy i słowny. Zastosowanie mobilizacji łopatki
Cel ćwiczeń :
- przeciwobrzękowy,przeciwodleżynowy
- utrzymanie pamięci ruchowej
- utrzymanie właściwego zakresu ruchu w stawach
- utrzymanie elastyczności tkanek miękkich
- Zaniedbanie odpowiedniego ułożenia oraz brak ćwiczeń biernych w początkowym okresie zwiększa spastykę.
- 3) do 5) -7 folder kinezyterapia
- ćwiczenia równoważne
3) Ćwiczenia w pozycji siedzącej
- przemieszczanie ciężaru ciała na chorą stronę (opieranie się na ręce lub przedramieniu)
- wydłużanie chorej strony przez uniesienie barku
- mobilizacja barku
- nauka obronnego dobocznego prostowania kończyny górnej
- przenoszenie ciężaru ciała z jednego przedrameinia na drugie(przedramiona na stoliku)
- ćwiczenia ręki -7 rehabilitacja ręki – folder ortopedia
- pochylanie tułowia ku przodowi
- trening ruchów miednicy do przodu do tyłu
- nauka wstawania,siadania, przesiadania się
4) Pionizacja po udarze mózgu
Wyróżniamy pionizacje :
a) bierna – na stole pionizacyjnym
b) czynna
Przy pionizacji biernej zwiększamy kąt pochylenia i czas trwania,mierzymy ciśnienie, mierzymy tętno na tętnicy szyjnej (na obwodzie może być nie wyczówalne).
Obserwujemy pacjenta i bierzemy pod uwagę typ udaru oraz choroby współistniejące.
W przypadku udaru krwotocznego pionizacje przeprowadza się po 6 tygodniach.
W przypadku udaru niedokrwiennego w 3-4 dobie.
Przy pionizacji czynnej pacjent współpracuje z fizjoterapeutą.
Stopniowo przechodzi się z pozycji leżenia , do siadu płaskiego,siadu ze spuszczonymi nogami do stania.
Ważna jest obserawacja pacjenta ( szczególnie miejsc gdzie mogą pojawić się oznaki nietolerancji pionizacji tzn.pojawienie się potu na czole, nad wargami, zasinienie ust,mroczki przed oczami)
5) Ćwiczenia w pozycji stojącej
- nauka utrzymania prawidłowej postawy
- przenoszenie ciężaru ciała z jednej nogi na drugą
- wychylanie tułowia na boki
- zapoczątkowanie chodu ( pięta,stopa,przodostopie)
6) Reedukacja chodu po udarze mózgu
Celem treningu jest nauka efektywnego,bezpiecznego chodu dostosowanego do potrzeb danej osoby.
Chory w fazie wykroku nie potrafi ugiąć kolana, dlatego ważne jest aby reedukacja chodu miała określony wcześniej cel.
Do pacjenta podchodzimy zawsze od strony porażonej.
W reedukacji chodu często stosujemy metode PNF, poprzez zastosowanie odpowiednich schematów , wzorców ruchowych wspomaganych przez terapeutę.
Podczas reedukacji chodu terapeuta może kierować pacjentem przytrzymując go za miednice.
Podczas nauki można zastosować różne pomoce :
- poręcze
- laski
- kule
- balkonik
- lustra
- chodziki
Jeśli jest to możliwe należy unikać stosowania lasek lub podpórek na trzech nogach, przyżądy te wywołują nadmierne,napięcie po stronie porażonej,nasilając wzór spastyczności.
Można je stosować w początkowym okresie, ale w trakcie procesu usprawniania starać się powoli je odstawiać.
W przypadku gdy jest to jedyny środek umożliwiający pomoc w chodzie wtedy można mówic o rutynowym wykorzystywaniu tych pomocy.
Terapeuta powinien :
- wspierać wysunięte do przodu kolano pacjenta podczas jego zginania lub zapobiegać nadmiernemu jego przeprostowi podczas ruchu prostowania
- pomagać w utrzymywaniu bioder w pozycji wysuniętej do przodu
I) Nauka wchodzenia i schodzenia ze stopni
- Pamiętać aby pacjent aktywował naprzemiennie obie nogi.
- Pacjent trzyma się poręczy,podnosząc zdrową nogę w przód na stopień. Prostowanie nogi i dostawienie na stopień porażonej kończyny.
- Lekkie ugięcie kolan i zestawienie porażonej nogi z powrotem na podłogę.
- Podczas schodzenia terapeuta powinien stać z przodu (przed) pacjenta.
UWAGA:
- Wchodzenie i schodzenie ze stopni powinno się ćwiczyć w ten sposób, bu jako pierwsza stawiana była na stopniu kończyna ZDROWA.
II) Wchodzenie bokiem
Terapeuta stoi z boku pacjenta.
Pomoce ortopedyczne:
- opaski
- bandaże
- temblak
- łuski
- stabilizatory
- ortezy
- separator palców
8) Rehabilitacja ręki udarowej
Przy usprawnianiu ręki , najpierw konieczne jest wznowienie ruchów w barku i łokciu w tym celu należy wzmocnić mięśnie porażonej kkg.
Chory musi opanować umiejętności podpierania,utrzymywania i poruszania kg w różnych pozycjach. Dlatego usprawnianie ręki jest ściśle związane z usprawnianiem całej kończyny górnej.
Ćwiczenia przywracające precyzję ruchów ręki:
- zaciskanie w pięść
- zginanie/prostowanie łokcia
- zginanie nadgarstka grzbietowe i dłoniowe
- krążenia nadgarstkiem
- toczenie przedmiotu po podłożu przyciskając go w dół
- podnoszenie ręki ponad powierzchnię stołu poprzez zginanie nadgarstka w tył , nie odrywając podstawy dłoni
- utrzymywanie cięzaru ciała na opuszkach palców
- rozkładanie i łączenie palców
- przyciskanie do siebie opuszków palców
- przeciwstawianie kciuka
- ustawianie ręki w przestrzeni i utrzymywanie danej pozycji
- ślizganie
- chwytanie opuszkami palców
- kształowanie ruchów precyzyjnych
W rehabilitacji ręki możemy wykorzystać metode Bobath i Brunnstrom oraz PNF Poniżej przedstawię ich opis dwóch pierwszych ( PNF – folder kinezyterapia).
Metoda Brunnstrom
Postepowanie w tej metodzie związane jest ze stadiami zdrowienia w hemiplegii.
Celem metody jest poprawa stanu pacjenta uzyskiwana dzięki opanowywaniu reakcji paologiczncych i wykorzystywaniu ich przez pacjenta w osiągnięciu kolejnych etapów zdrowienia. Usprawnianie funkcji chwytnej ręki Brunnstrom klasyfikuje na stadium 6 zdrowienia.
Postępowanie dotyczące samej ręki określa stadium 4 i 5 – ruchy kkg, oraz ruchy odwodzenia do poziomu i dłoni w górę w dół.
Koncepcja opiera się na torowaniu (ułatwianiu) poprzez wykorzystanie :
- patologicznych synergizmów (stosowane w celu zapoczątkowania ruchu, a następnie nauki ich opanowywania i kontrolowania).
Umożliwia to wykonywanie niezależnego ruchu. - pobudzeń eksteroceptywnych
- pobudzeń proprioceptywnych : ułożenie,rozciąganie,uciskanie mięśni i ścięgien,uderzanie,poklepywanie,dotykanie,pocieranie
- odruchów tonicznych: szyjna i błędnikowe
- odruchów nastawczych
- współruchy np.kontrlateralne
Etapy postępowanie w metodzie Brunnstrom
1) wykorzystanie reakcji skojarzonych (początkowo zgięciowych – które zapoczątkują przyszłe ruchy).
Reakcje skojarzone naśladują synkinejze. Jeśli ruchy wykonywane są obustronnie i symetrycznie wtedy ruchy trudniejsze stają się prostsze do wykonania.
Wyzwalanie ruchów synergistycznych.
2) wyzwalanie globalnego synergizmu zgięciowego (poprzez wykorzystanie rozciągnięcia dystalnego uzyskujemy wywołanie chwytu).
Opanowywanie ruchów synergistycznych.
Stosowanie ćwiczeń bierno-czynnych,czynn-bierne,czynne wolne, początkowo wykonywane w rejonie stawów bliższych.
3) ustabilizowanie nadgarstka (wyprost) dla chwytu poprzez wykorzystanie :
- wpływu synergii
- układu całej kończyny górnej
- opukiwanie prostowników
- technika rozluźnienia zaciśniętej pięści
Uzyskiwanie kontroli nad ruchami synergistycznymi.
Uzyskuje się to poprzez wplatanie w dany synergizm składowych z synergii antagonistycznych.
Początkowo wybiera się silniejsze komponenty a poźniej słabsze. Wykonuje się pojedyńcze ruchy później wplata się inne.
4) wykorzystanie reakcji wyprostnych za pomocą „manipulacji”w celu uwolnienia chwytu.
Manipulacje te pozwalają pokonać nadmierne napięcie mięśni zginaczy palców.
Wykonywanie ruchów dowolnych.
Polegają one na przeniesieniu napięcia zginaczy palców na ich prostowniki – jest to proces etapowy.
I) Wyzwolenie napięcia zginaczy (chwyt w obrębie kciuka, przy odwróconym przedramieniu)
II) Uderzenie w prostowniki palców (dla wywołania ich aktywności)
III) Zwijanie palców w celu rozciągnięcia prostowników
IV) Nawrócenie przedramienia z jednoczesnym zabezpieczeniem wyprostu kciuka i kontaktu opuszek palców terapeuty z opuszkami pacjenta
V) Zgięcie ramienia 90° - z kontaktem opuszek i ukształtowanie palców w kierunku wyprostu
VI) Wzmacnianie prostowania palców – poprzez indywidualne rozciągnięcie prostowników każdego palca
Podczas tych manipulacji ręce terapeuty powinny tylko kontaktować się z ręką pacjenta w obrębie kciuka i opuszków palców.
Następny etap tej metody dotyczy kształtowania zamierzonej pracy prostowników,pacjent wykonuje komendy – ściskaj, przestań ściskać.
Ćwiczy się to z uniesionym ramieniem i zgiętym łokciem (ręka blisko czoła).
Bierne uniesienie zrotowanej na zew.kończyny z odwróceniem przedramienia wzmacnia prostowanie palców od strony promieniowej.
Autorka stosowała również hamowanie naprzemienne np. nadmierne napięcie mięśni:
- piersiowego większego
- głowy krótkiej dwugłowego ramienia
- kruczo-ramiennego
- części przedniej naramiennego
można zmniejszyć przez prowadzenie ćwiczeń czynnych oporowych mięśni prostujących horyzontalnie obręcz ramienną.
Zastosowany opór zwiększa napięcie mięśniowe i dzięki temu aktywowanych jest coraz więcej jednostek motorycznych,zwrotnie hamującycch grupę mięśni antagonistycznych.
Metoda Bobath
W metodzie tej zwraca się uwagę na całą kończynę górną w procesie usprawniania ręki.
Program usprawniania dobiera się odpowiedni do etapów zdrowienia.
Bobath wyróżnia 4 etapy zdrowienia.
W I okresie (wiotkości) pracuje się nad ułatwianiem wyprostnych reakcji porażonej kończyny, np.poprzez zmianę ułożenia głowy.
W II okresie (spastyczności) pracuje się nad hamowaniem zgięciowej spastyczności porażonej kończyny np.poprzez pozycje hamujące.
Etap ten ma na celu:
- przygotowanie do dysocjacji (wyodrębnienia poszczególnych) ruchów
- obniżenie napięcia mięśniowego
- stymulowanie reakcji np.ochronnego podporu na porażonej kończynie
Najpierw pracuje się nad kontrolą barku, łokcia a na końcu ręki – szczególną uwagę zwraca się na ustawienie łokcia (wyprost) i ręki.
W III okresie rozpoczyna się usprawnianie ręki. W IV okresie dominuje właściwe usprawnianie. Podstawą metody jest likwidacja nieprawidłowych wzorców ruchowych. Metoda ta zwraca uwagę na upośledzenie funkcji barku, szczególnie w hemiplegii i swoje działana opiera na zapobieganiu podwichnięcia stawu barkowego – szczególnie w okreśie wiotkości.
Stosuje się :
- mobilizacje stawu barkowego dla przywrócenia właściwej gry stawowej
- pomoce ortopedyczne zabezpieczające przed urazem
- ruchy bierne i czynne w stawie aby nie dopuścić do „zamrożenia „ barku
Metoda PNF
Metoda ta bazuje na wzorcach ruchowych.
Stosowane wzorce są dostosowane odpowiednio do synergizmu jaki dominuje u pacjenta zgięciowy bądź wyprostny (dobierane są indywidualnie).
Większe znaczenie mają wzorce przeciwstawne do obserwowanego synergizmu.
Wzorce ćwiczy się zarówno :
- unilateralnie
- bilateralnie
Dobór techniki : agonistyczne , ułatwiające,rozluźniające
- powtarzanych skurczy
- zapoczątkowanie ruchu
- zmiana kierunku ruchu na przeciwny
Bibliografia :
Nowotny – Podstawy Fizjoterapii część II , III
Zembaty – Kinezyterapia tom II
Associazione Italiana Amici di Raoul Follereau – Usprawnianie po udarze mózgu – Poradnik dla terapeutów i pracowników podstawowej opieki zdrowotnej
Polly Laidler – Rehabilitacja po udarze mózgu
Majkowski – Udary naczyniowe mózgu –diagnostyka i leczenie
www.strokecenter.org
http://www.strokeassociation.org/presenter.jhtml?identifier=3030387
http://www.stroke.org.uk/information/stroke_rehabilitation/index.html
http://www.udarmozgu.pl/ogolne/choroby.html
Opracowanie : E.Nowak

